Женское бесплодие — это нарушение репродуктивной функции, при котором женщина не может забеременеть в течение 12 месяцев регулярной половой жизни без использования средств контрацепции. По данным Всемирной организации здравоохранения, бесплодие у женщин встречается примерно у 10-15% пар репродуктивного возраста и является одной из самых распространенных причин обращения к врачу-репродуктологу.
Что такое женское бесплодие
По данным специалистов, до 20% семей в мире сталкиваются с трудностями при зачатии ребенка. Причины бесплодия могут быть разными, а для их преодоления все чаще применяются современные вспомогательные репродуктивные технологии, которые зарекомендовали себя как эффективный инструмент восстановления фертильности.
В клинической практике используется несколько подходов к классификации этого состояния:
- По половому признаку. Бесплодие может быть женским, мужским или сочетанным, когда трудности с зачатием обусловлены факторами с обеих сторон.
- По причинам. У женщин самыми частыми провокаторами становятся воспалительные процессы органов малого таза, эндометриоз, непроходимость фаллопиевых труб, а также эндокринные нарушения. У мужчин ключевую роль играют низкое количество или плохое качество сперматозоидов, гормональные сбои и другие патологические состояния.
- По этиологии. Выделяют трубное, маточное, эндокринное, иммунное и бесплодие неясного генеза, когда точную причину выявить не удается.
Для постановки диагноза врачи проводят комплексное обследование, которое включает оценку проходимости фаллопиевых труб, исключение воспалительных заболеваний, анализ гормонального фона и изучение особенностей иммунного ответа. Такой системный подход позволяет определить истинный источник проблемы и подобрать оптимальные методы лечения. В ряде случаев ключевым этапом становятся именно вспомогательные репродуктивные технологии — от медикаментозной стимуляции до ЭКО и других методик, дающих женщинам и парам шанс на рождение ребенка.
Формы женского бесплодия
Женское бесплодие может проявляться по-разному. У одних женщин беременность еще ни разу не наступала, у других — была, но повторные попытки зачатия ребенка оказываются безуспешными. Именно поэтому врачи выделяют две основные формы бесплодия — первичную и вторичную.
Первичное бесплодие
Такое бесплодие диагностируется, если женщина никогда не была беременной. Обычно оно связано с врожденными аномалиями половых органов, генетическими нарушениями или серьезными сбоями овуляции.
Вторичное бесплодие
Эта форма встречается у женщин, которые уже имели беременность, но повторные попытки зачатия безуспешны. Причинами могут быть воспалительные заболевания, последствия абортов или родов, операции, эндометриоз и возрастные изменения.
Причины бесплодия у женщин
Нарушение овуляции
Нарушение овуляции — одна из самых распространенных причин женского бесплодия. Считается, что примерно каждая четвертая женщина с проблемами зачатия сталкивается именно с этим фактором. Сбои могут быть связаны с нарушением работы яичников или гормональным дисбалансом.
Чаще всего встречаются такие состояния, как синдром поликистозных яичников (СПКЯ), гипоталамическая дисфункция, преждевременное истощение яичников и гиперпролактинемия. Все они приводят к отсутствию или нерегулярности овуляции, из-за чего беременность становится маловероятной без медицинского вмешательства.
Трубное бесплодие
Маточные трубы — это место встречи яйцеклетки и сперматозоида. Когда они непроходимы или повреждены, процесс оплодотворения нарушается. Основными причинами являются воспалительные заболевания органов малого таза (часто после инфекций, передающихся половым путем, таких как хламидиоз или гонорея), хирургические операции и спайки, образующиеся на фоне эндометриоза.
Трубное бесплодие может быть полным или частичным и требует точной диагностики.
Эндометриоз
Эндометриоз возникает тогда, когда клетки, похожие на эндометрий — внутреннюю слизистую оболочку матки, начинают расти за ее пределами. Это приводит к хроническому воспалению, образованию рубцов и спаек, которые перекрывают маточные трубы.
Кроме того, эндометриоз мешает имплантации оплодотворенной яйцеклетки, поэтому шансы на успешную беременность снижаются. Заболевание часто диагностируется у женщин репродуктивного возраста и считается одной из ведущих причин бесплодия.
Аномалии матки и шейки
Некоторые врожденные или приобретенные изменения строения матки и шейки матки могут затруднять зачатие. Среди них — миомы и полипы, которые блокируют полость матки или деформируют ее, врожденные аномалии формы (например, перегородка), а также спайки после перенесенных заболеваний.
Немаловажен и шейковый фактор: стеноз (сужение) шейки или нарушение выработки цервикальной слизи не позволяют сперматозоидам беспрепятственно попасть в полость матки.
Эндокринное бесплодие
Эндокринное бесплодие связано с нарушениями гормонального баланса, которые мешают нормальному созреванию яйцеклеток, овуляции или процессу имплантации эмбриона. Причиной могут быть патологии щитовидной железы (гипотиреоз, гипертиреоз), заболевания надпочечников, ожирение, сахарный диабет, а также синдром поликистозных яичников.
Часто эндокринное бесплодие проявляется нерегулярными менструациями, ановуляторными циклами и другими нарушениями репродуктивного здоровья. Для коррекции требуется комплексный подход: от нормализации массы тела и медикаментозной терапии до применения методов вспомогательных репродуктивных технологий.
Иммунологическое бесплодие
Редкая, но возможная причина бесплодия у женщин — иммунологический фактор бесплодия. В этом случае организм вырабатывает антитела к сперматозоидам, воспринимая их как чужеродные клетки. Это мешает оплодотворению или нарушает процесс прикрепления эмбриона к слизистой матки. Для преодоления такого бесплодия часто применяются вспомогательные репродуктивные технологии, включая ЭКО.
Факторы риска: возраст, образ жизни, хронические заболевания
Не только медицинские диагнозы, но и образ жизни сильно влияют на репродуктивное здоровье. После 35 лет у женщин уменьшается количество и качество яйцеклеток, что существенно повышает риск бесплодия.
К неблагоприятным факторам относятся курение, злоупотребление алкоголем, хронический стресс, недостаток или избыток массы тела. Важную роль играют и хронические болезни — сахарный диабет, заболевания щитовидной железы, аутоиммунные патологии. Все это может снижать вероятность естественного зачатия и требует внимания специалиста.
Симптомы женского бесплодия
Женское бесплодие часто протекает без ярко выраженных симптомов, и женщина узнает о проблеме лишь тогда, когда беременность долго не наступает. Однако существуют косвенные признаки, которые могут указывать на нарушения в репродуктивной системе:
- Нарушение менструального цикла. Нерегулярные месячные, их полное отсутствие, слишком короткие или длительные циклы, болезненные кровотечения — все это повод для обращения к врачу.
- Чрезмерный рост волос по мужскому типу (гирсутизм). Появление жестких волос на лице, груди или животе может свидетельствовать о гормональных сбоях.
- Резкие колебания веса. Быстрая потеря или набор килограммов часто связаны с нарушением обмена веществ и гормонального фона.
- Изменения кожи. Акне, чрезмерная жирность кожи, высыпания — возможный признак избытка мужских половых гормонов (андрогенов).
Эти симптомы не всегда означают бесплодие, но сигнализируют о том, что репродуктивное здоровье требует внимания. Важно не откладывать визит к гинекологу, если подобные признаки повторяются или усиливаются.

Диагностика бесплодия у женщин
Диагностика начинается со сбора анамнеза и гинекологического осмотра. Врач уточняет историю менструального цикла, перенесенные заболевания, операции, особенности образа жизни. Уже на этом этапе можно выявить факторы, которые мешают наступлению беременности. Дополнительно проводится осмотр молочных желез, кожи и волос, поскольку внешние признаки нередко указывают на гормональные нарушения.
Следующий шаг — лабораторные исследования. Чаще всего назначают:
- мазок из влагалища на микрофлору;
- ПАП-тест;
- исследование крови на половые гормоны: ФСГ, ЛГ, пролактин, Е2, АМГ, прогестерон;
- гормоны щитовидной железы: ТТГ, свободный Т4, Т3;
- УЗИ органов малого таза.
Эти тесты помогают оценить овуляцию, определить овариальный резерв, исключить эндокринные и инфекционные причины бесплодия у женщин.
Методы лечения женского бесплодия
Лечение женского бесплодия всегда начинается с поиска и устранения его причины. Врач подбирает индивидуальную тактику, ориентируясь на возраст пациентки, состояние ее репродуктивной системы и сопутствующие заболевания. Современные методы терапии включают несколько направлений.
Медикаментозное лечение
При нарушениях овуляции или гормональном дисбалансе назначают препараты, которые регулируют работу яичников и стимулируют созревание яйцеклетки. Гормональная терапия также применяется при недостатке или избытке пролактина, проблемах со щитовидной железой или синдроме поликистозных яичников. В ряде случаев используют противовоспалительные и антибактериальные средства для лечения инфекций.
Хирургическое лечение
Если бесплодие связано с анатомическими препятствиями — миомами, полипами, непроходимостью маточных труб или эндометриозом, может потребоваться хирургическое вмешательство. Современные методы (лапароскопия, гистероскопия) позволяют минимально травматично удалить спайки, новообразования или восстановить проходимость труб, что повышает шансы на естественную беременность.
Вспомогательные репродуктивные технологии (ВРТ)
Когда медикаментозная и хирургическая терапия не дают результата, применяются методы ВРТ:
- Внутриматочная инсеминация (ВМИ). В полость матки женщины вводят специально подготовленные сперматозоиды в момент овуляции. Метод применяется при легких формах мужского или шейкового фактора бесплодия.
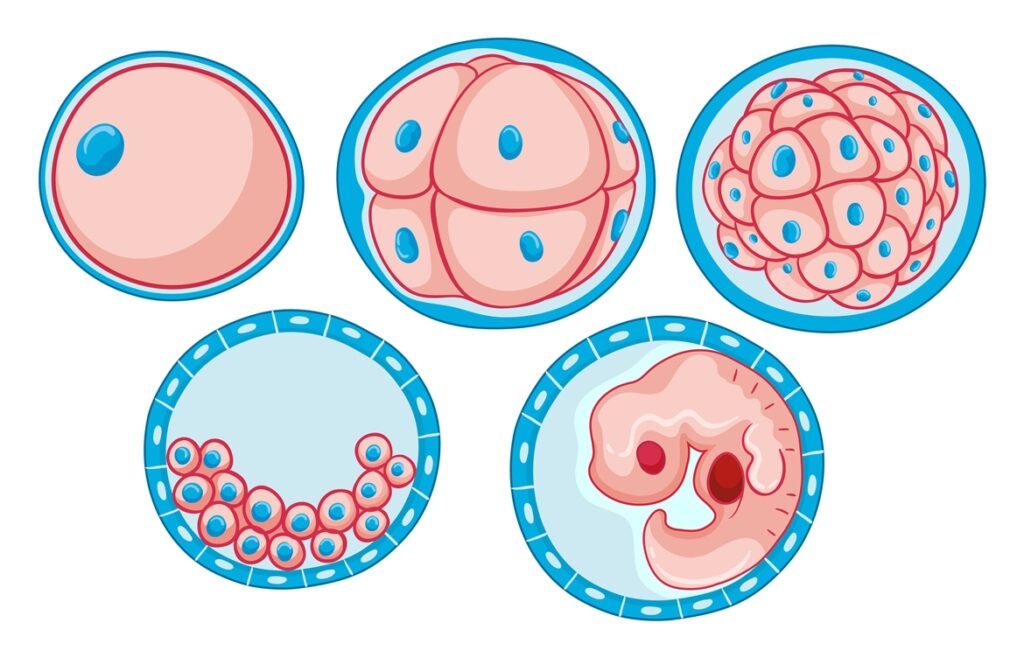
- Экстракорпоральное оплодотворение (ЭКО). Яйцеклетку извлекают из организма женщины, оплодотворяют сперматозоидом в лабораторных условиях и уже готовый эмбрион переносят в матку.
- Интрацитоплазматическая инъекция сперматозоида (ИКСИ). Один сперматозоид вводят прямо в яйцеклетку под микроскопом. Метод эффективен при выраженном мужском бесплодии, когда сперматозоидов мало или они малоподвижны.
- Использование донорских яйцеклеток, сперматозоидов или эмбрионов. Применяется, если у пары нет возможности использовать собственный биологический материал — например, при низком овариальном резерве, тяжелых генетических заболеваниях или мужском факторе бесплодия.
- Суррогатное материнство. Эмбрион, полученный в результате ЭКО, переносят в организм женщины-донора, которая вынашивает и рожает ребенка для генетических родителей.
Часто задаваемые вопросы
В каком возрасте чаще проявляется женское бесплодие?
Чаще всего проблемы с зачатием проявляются после 35 лет, когда естественно снижается овариальный резерв и качество яйцеклеток. Однако бесплодие может возникать и в более молодом возрасте — например, при эндокринных нарушениях, врожденных аномалиях или инфекциях.
Можно ли забеременеть без ЭКО при низком АМГ при низком АМГ?
Низкий уровень антимюллерового гормона (АМГ) указывает на уменьшение запаса яйцеклеток, но не означает абсолютное бесплодие. В отдельных случаях беременность возможна естественным путем или с помощью стимуляции овуляции. Однако при критически низком АМГ чаще всего рекомендуют использовать методы ВРТ, включая ЭКО.
Может ли хламидиоз привести к бесплодию?
Так, нелеченный хламидиоз — одна из частых причин трубного бесплодия. Инфекция может вызвать воспаление маточных труб и образование спаек, которые блокируют прохождение яйцеклетки. Раннее выявление и лечение антибиотиками помогает избежать осложнений.
Единственный выход при иммунологическом бесплодии — ЭКО?
ЭКО — один из самых эффективных методов при иммунологическом бесплодии, поскольку позволяет «обойти» барьер антител. Однако иногда применяются и другие подходы: медикаментозное подавление иммунного ответа, использование барьерных методов и инсеминацию. Тактика лечения всегда подбирается индивидуально.